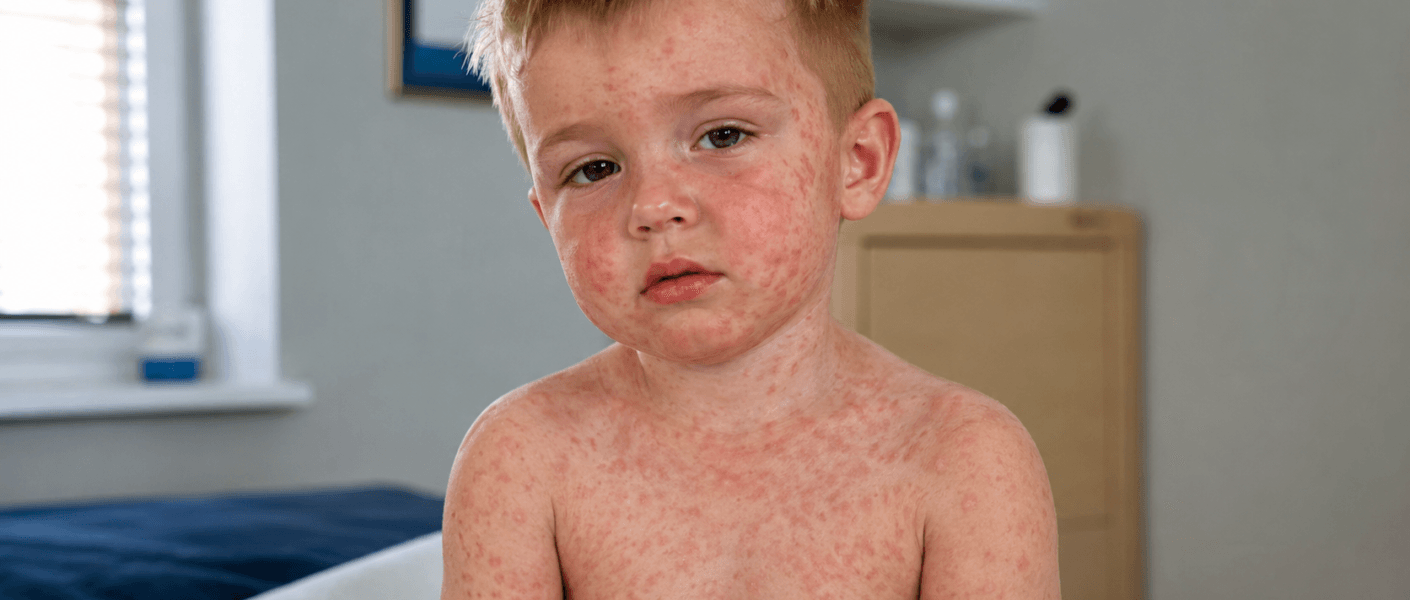
Receber o diagnóstico ou suspeitar de Sarampo é uma situação que exige calma, orientação médica e ação rápida. O sarampo não é apenas “uma virose com manchas na pele”. Ele é uma infecção viral altamente contagiosa, causada pelo vírus do sarampo, um Morbillivirus da família Paramyxoviridae.
A boa notícia é que existe uma vacina eficaz. A parte que merece atenção é que, quando a doença acontece, ela pode causar complicações importantes, especialmente em bebês, gestantes, pessoas imunossuprimidas e indivíduos não vacinados. Segundo a OMS, o sarampo segue causando mortes no mundo, principalmente entre crianças não vacinadas ou com vacinação incompleta.
O que é sarampo e por que o diagnóstico merece atenção?
O sarampo é uma doença viral sistêmica. Isso significa que o vírus não fica restrito à pele ou às vias respiratórias: ele pode atingir vários tecidos e provocar uma resposta inflamatória intensa.
A transmissão ocorre principalmente por gotículas respiratórias e aerossóis eliminados ao tossir, espirrar, falar ou respirar próximo de outras pessoas. O CDC descreve o sarampo como uma das doenças infecciosas mais contagiosas, com necessidade de isolamento respiratório quando há suspeita clínica.
O problema maior é que a pessoa pode transmitir o vírus antes mesmo de perceber a erupção na pele. Por isso, um caso suspeito precisa ser tratado como evento de saúde pública, não apenas como uma consulta individual.
Quais são os primeiros sintomas do sarampo?
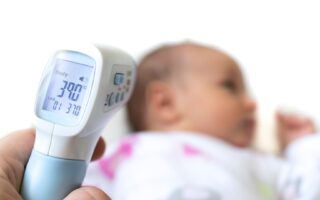
Os sintomas costumam aparecer após um período de incubação, geralmente entre 7 e 14 dias após a exposição ao vírus. A fase inicial é chamada de fase prodrômica, quando os sinais ainda podem parecer uma gripe forte.
Os sintomas mais comuns incluem:
- Febre, muitas vezes alta;
- Tosse seca;
- Coriza;
- Conjuntivite;
- Mal-estar intenso;
- Sensibilidade à luz;
- Dor no corpo;
- Falta de apetite.
A combinação clássica de febre, tosse, coriza e conjuntivite deve acender um sinal de alerta, especialmente se houver contato com alguém doente, viagem recente, surto na região ou vacinação incompleta. Revisões clínicas sobre sarampo reforçam essa apresentação típica, seguida pelo surgimento de exantema.
O que são manchas de Koplik?
As manchas de Koplik são pequenas lesões esbranquiçadas ou azuladas, geralmente vistas na mucosa da boca, na parte interna das bochechas. Elas podem surgir antes das manchas vermelhas na pele.
Embora sejam muito sugestivas de sarampo, nem sempre são percebidas. Por isso, a ausência dessas manchas não exclui o diagnóstico.
Para o médico, porém, quando presentes, elas ajudam a fortalecer a suspeita clínica e indicam que a avaliação deve ser feita com cuidado, evitando exposição de outras pessoas.
Como é a erupção do sarampo?
A erupção cutânea do sarampo é chamada de exantema maculopapular. Isso quer dizer que aparecem manchas avermelhadas, algumas planas e outras levemente elevadas.
Geralmente, o exantema começa no rosto, próximo à linha do cabelo, e depois desce para o pescoço, tronco, braços e pernas. Essa progressão “de cima para baixo” é uma característica importante.
A erupção costuma surgir alguns dias após o início da febre e dos sintomas respiratórios. O CDC descreve que o rash aparece após os sintomas prodrômicos e dura em média alguns dias.
Diagnóstico : Sarampo. O que fazer primeiro?
A primeira atitude é evitar circular em ambientes cheios e entrar em contato com um serviço de saúde antes de ir presencialmente.
Isso é importante porque o sarampo se espalha com facilidade em salas de espera, escolas, transporte público, pronto-atendimentos e unidades de saúde. Se você ou seu filho estiverem com suspeita, avise a equipe antes da chegada para que sejam tomadas medidas de isolamento.
Na prática, o primeiro passo é:
- Usar máscara, se disponível e tolerada;
- Evitar contato com bebês, gestantes e imunossuprimidos;
- Não ir à escola, trabalho ou eventos;
- Entrar em contato com serviço de saúde;
- Informar sintomas, vacinação, viagens e possíveis contatos.
O CDC recomenda isolamento imediato do paciente suspeito e, quando possível, uso de sala com pressão negativa em ambiente de saúde.
Como o diagnóstico de sarampo é confirmado?
O diagnóstico começa com a avaliação clínica, mas deve ser confirmado por exames laboratoriais sempre que possível.
O profissional de saúde considera sintomas, histórico de vacinação, contato com casos suspeitos, circulação do vírus na região e achados do exame físico.
Os testes mais usados são:
- Sorologia IgM para sarampo;
- RT-PCR para detecção do RNA viral;
- Coleta de amostras respiratórias, como swab de nasofaringe ou garganta;
- Em alguns casos, amostra de urina.
O CDC informa que a detecção de IgM específica no soro pode fornecer evidência presumiva de infecção recente, enquanto a RT-PCR detecta o RNA do vírus em amostras clínicas.
O exame pode dar falso negativo?
Sim. O momento da coleta influencia bastante o resultado.
Se a sorologia IgM for feita muito cedo, especialmente nos primeiros dias após o surgimento da erupção, ela pode ainda não estar positiva. Por isso, em alguns casos, o médico pode solicitar nova coleta ou associar sorologia e RT-PCR.
Esse ponto é importante: um exame negativo isolado nem sempre descarta sarampo se o quadro clínico for muito sugestivo. A interpretação deve ser feita por profissional de saúde, considerando o tempo de doença e o tipo de amostra coletada.
Por que a RT-PCR é importante?
A RT-PCR ajuda a detectar diretamente o material genético do vírus. Ela é útil para confirmar casos, apoiar a vigilância epidemiológica e identificar cadeias de transmissão.
Além disso, a análise laboratorial pode ajudar autoridades de saúde a entender se o vírus foi importado, se há surto local ou se há transmissão sustentada.
Estudos sobre diagnóstico laboratorial do sarampo destacam que a investigação depende de sorologia IgM e, cada vez mais, de métodos moleculares como RT-PCR.
O sarampo tem tratamento específico?
Não existe um antiviral específico aprovado como tratamento padrão para o sarampo. O cuidado é principalmente suporte clínico, ou seja, tratar sintomas, prevenir complicações e acompanhar a evolução.
A OMS e o CDC destacam que não há tratamento antiviral específico para o sarampo, e que o manejo deve focar hidratação, controle da febre, nutrição adequada e tratamento de complicações, como pneumonia ou infecções bacterianas secundárias.
Medidas comuns incluem:
- Repouso;
- Hidratação;
- Controle de febre conforme orientação médica;
- Avaliação respiratória;
- Observação de sinais neurológicos;
- Tratamento de infecções secundárias, quando presentes.
Antibióticos não tratam o vírus do sarampo. Eles só são usados quando há suspeita ou confirmação de infecção bacteriana associada, como otite média ou pneumonia bacteriana.
A vitamina A ajuda no sarampo?
A vitamina A pode ser usada em alguns casos, principalmente em crianças, pessoas com deficiência nutricional ou quadros graves, sempre sob supervisão médica.
Ela não substitui a vacina, não impede a infecção e não deve ser usada por conta própria como “tratamento caseiro”. O uso inadequado pode causar toxicidade, especialmente porque a vitamina A é lipossolúvel e pode se acumular no organismo.
O CDC informa que a vitamina A pode ser administrada a bebês e crianças com sarampo sob supervisão de profissional de saúde, como parte do cuidado de suporte.
Revisões científicas sobre vitamina A em crianças com sarampo mostram que o tema depende de contexto, gravidade, idade e risco nutricional, não sendo uma solução isolada para a doença.
Quais complicações o sarampo pode causar?
O sarampo pode evoluir bem em muitos casos, mas também pode causar complicações sérias. As mais conhecidas são:
- Otite média;
- Diarreia intensa;
- Desidratação;
- Pneumonia;
- Laringotraqueobronquite;
- Convulsões febris;
- Encefalite;
- Complicações oculares;
- Óbito em casos graves.
A pneumonia é uma das complicações mais importantes e pode ser causada pelo próprio vírus ou por infecção bacteriana secundária. A encefalite, embora menos comum, é grave e exige atendimento urgente.
O CDC destaca pneumonia, encefalite e morte como complicações graves associadas ao sarampo.
O sarampo pode enfraquecer a imunidade?
Sim. Um ponto muito importante é que o sarampo pode causar imunossupressão transitória. Em termos simples, o vírus pode prejudicar parte da memória imunológica do organismo, aumentando a vulnerabilidade a outras infecções por um período após a doença.
Esse fenômeno é frequentemente chamado de “amnésia imunológica”. Estudos publicados no PubMed descrevem que o vírus do sarampo pode afetar linfócitos e reduzir a memória imunológica previamente adquirida.
Por isso, mesmo depois da melhora das manchas e da febre, o acompanhamento médico continua sendo importante, especialmente em crianças pequenas e pessoas com maior risco.
Quem tem maior risco de sarampo grave?
Alguns grupos precisam de atenção especial:
- Bebês menores de 12 meses;
- Crianças não vacinadas;
- Gestantes;
- Pessoas imunossuprimidas;
- Pessoas com desnutrição;
- Indivíduos com deficiência de vitamina A;
- Adultos não imunizados;
- Pessoas com doenças crônicas relevantes.
Em gestantes, o sarampo pode aumentar riscos maternos e fetais, por isso a avaliação deve ser rápida. Em imunossuprimidos, a doença pode ter apresentação mais grave e evolução menos previsível.
O que fazer se tive contato com alguém com sarampo?
Se você teve contato com uma pessoa com sarampo, a conduta depende do seu estado vacinal, idade, saúde geral e tempo desde a exposição.
Pessoas sem comprovação de imunidade podem receber profilaxia pós-exposição. Segundo o CDC, a vacina tríplice viral pode ajudar se aplicada até 72 horas após a exposição em pessoas elegíveis, enquanto a imunoglobulina pode ser indicada em até 6 dias para grupos específicos.
Não tente decidir isso sozinho. Entre em contato com um serviço de saúde e informe:
- Data do contato;
- Tipo de contato;
- Situação vacinal;
- Idade;
- Gravidez, se houver;
- Uso de imunossupressores;
- Doenças prévias.
Essa informação ajuda a definir se há necessidade de vacina, imunoglobulina, isolamento ou apenas observação.
Como funciona a prevenção pelo esquema vacinal?
A prevenção mais eficaz é a vacinação com a vacina contra sarampo, geralmente combinada na tríplice viral, que protege contra sarampo, caxumba e rubéola.
O CDC recomenda duas doses da vacina MMR para crianças, conforme calendário vacinal.
A vacina não é apenas uma proteção individual. Ela também ajuda a proteger pessoas que não podem ser vacinadas, como alguns imunossuprimidos e bebês muito pequenos.
Quando a cobertura vacinal cai, o vírus encontra pessoas suscetíveis e os surtos reaparecem.
Quando procurar atendimento urgente?
Procure atendimento com urgência se houver:
- Falta de ar;
- Respiração muito rápida;
- Sonolência excessiva;
- Confusão mental;
- Convulsão;
- Febre persistente ou muito alta;
- Sinais de desidratação;
- Lábios ou extremidades arroxeadas;
- Dor no peito;
- Rigidez de nuca;
- Piora importante do estado geral.
Em crianças, sinais como recusa alimentar intensa, choro inconsolável, pouca urina, prostração ou dificuldade para respirar merecem avaliação imediata.
Mesmo nesses casos, avise antes de chegar ao serviço de saúde, sempre que possível, para reduzir o risco de transmissão.
O que não fazer diante da suspeita de sarampo?
Não leve a pessoa doente para escola, creche, trabalho, igreja, festas ou locais cheios.
Não use antibióticos sem prescrição. Não use vitamina A em altas doses por conta própria. Não tente “confirmar” o diagnóstico apenas por fotos da pele. E não ignore a doença achando que é apenas uma alergia.
O sarampo precisa ser avaliado porque envolve risco individual e coletivo. Uma atitude simples, como avisar antes de ir ao pronto atendimento, pode evitar a exposição de bebês, gestantes e pacientes vulneráveis.
Como conversar com o médico sobre a suspeita?
Ao procurar atendimento, seja objetivo e conte os detalhes principais:
- Quando a febre começou;
- Quando surgiram as manchas;
- Se houve tosse, coriza ou conjuntivite;
- Se há vacinação completa;
- Se houve viagem recente;
- Se alguém próximo teve sintomas parecidos;
- Se houve contato com caso confirmado;
- Se a pessoa é gestante, bebê ou imunossuprimida.
Essas informações ajudam o médico a diferenciar sarampo de outras doenças com febre e manchas, como rubéola, dengue, escarlatina, roséola, parvovirose, reações medicamentosas e outras infecções virais.
Conclusão: por que agir cedo faz diferença
O sarampo nos lembra que algumas doenças não afetam apenas uma pessoa. Elas atravessam famílias, escolas, comunidades e sistemas de saúde. Por isso, cuidar de um caso suspeito com responsabilidade é também uma forma de proteger quem está ao redor.
A atitude mais prudente não é entrar em pânico, mas também não minimizar. Informação correta, vacinação, vigilância e cuidado médico oportuno continuam sendo as ferramentas mais importantes para reduzir complicações e interromper a transmissão.
Referências internacionais
CDC — Clinical Overview of Measles
https://www.cdc.gov/measles/hcp/clinical-overview/index.html
WHO — Measles Fact Sheet
https://www.who.int/news-room/fact-sheets/detail/measles
MedlinePlus/NIH — Measles
https://medlineplus.gov/measles.html
CDC — Laboratory Testing for Measles
https://www.cdc.gov/measles/php/laboratories/index.html
CDC — Measles Vaccine Recommendations and Post-Exposure Prophylaxis
https://www.cdc.gov/measles/hcp/vaccine-considerations/index.html
PubMed — An Update and Review of Measles for Emergency Physicians
https://pubmed.ncbi.nlm.nih.gov/32241708/
PubMed — Challenges of measles and rubella laboratory diagnostic
https://pubmed.ncbi.nlm.nih.gov/28412379/
PubMed — Immune amnesia induced by measles and its effects on concurrent epidemics
https://pubmed.ncbi.nlm.nih.gov/34129794/